Ревматична треска
Фабиан Дюпон е писател на свободна практика в медицинския отдел Специалистът по хуманна медицина вече е работил за научна работа в Белгия, Испания, Руанда, САЩ, Великобритания, Южна Африка, Нова Зеландия и Швейцария. Фокусът на неговата докторска дисертация беше тропическата неврология, но специалният му интерес е международното обществено здраве и разбираемото предаване на медицински факти.
Повече за експертите на Цялото съдържание на се проверява от медицински журналисти.Ревматичната треска е автоимунна реакция, която може да възникне няколко седмици след заразяването с определени бактерии. Защитата атакува собствените клетки на организма и води до възпаление на ставите, кожата и сърцето. Ревматичната треска е станала рядкост в Германия, но е сериозен здравословен проблем в страни с лоша медицинска помощ. Ако не се лекува, ревматичната треска може дори да бъде фатална. Прочетете всичко за ревматичната треска тук.
ICD кодове за това заболяване: ICD кодовете са международно признати кодове за медицински диагнози. Те могат да бъдат намерени например в писма на лекар или в удостоверения за неработоспособност. I00I01I02

Ревматична треска: описание
Ревматичната треска е автоимунна реакция, която се задейства от определени бактерии, така наречените бета-хемолитични стрептококи. Когато са заразени с тези патогени, собствената имунна система на организма ги атакува и се насочва към определени повърхностни структури на бактериите. За тази цел имунната система образува така наречените антитела, малки протеини, които се свързват специфично с повърхността на патогените и ги правят разпознаваеми за имунните клетки. Имунните клетки в крайна сметка правят натрапниците безобидни.
След като имунната система е образувала антитела срещу определен патоген, те остават в тялото за дълго време, дори ако действителното заболяване вече е излекувано. По този начин имунната система може бързо и ефективно да противодейства на подновените инфекции със същия патоген.
Понякога обаче се случва, че антителата не само разпознават чужди материали, но и неправилно се свързват със собствените структури на тялото, например с повърхността на сърдечните клапи. Така тази тъкан е маркирана като чужда за останалата част от имунната система и възниква защитна реакция срещу собственото тяло. Това се нарича автоимунна реакция, т.е. реакция срещу себе си.
По принцип това се случва рядко, но е известно, че някои патогени, като бета-хемолитичните стрептококи, предизвикват автоимунни реакции. Те имат повърхностна текстура, подобна на определени телесни структури. Антителата „объркват“ целта си, така да се каже („молекулярна мимикрия“). В контекста на ревматична треска, сърдечните, ставните и кожните клетки са особено засегнати от неправилно насочената имунна реакция.
Колко често е ревматична треска?
Само много малка част от хората, заразени с бета-хемолитични стрептококи, също развиват ревматична треска. В страни с добра медицинска помощ правилното лечение често може да предотврати това усложнение. В много развиващи се страни обаче ревматичната треска е много по -честа и най -честата причина за сърдечни заболявания при деца. Почти половин милион души по света всяка година развиват ревматична треска, особено деца и юноши на възраст между 3 и 16 години.
Ревматична треска: симптоми
При ревматична треска има остри симптоми, които се проявяват дни до седмици след стрептококовата инфекция. Дългосрочните ефекти на ревматичната треска все още причиняват проблеми години или десетилетия след заразяване със стрептококи. Тези дълготрайни симптоми, които се появяват по-късно, са най-вече причинени от структурното увреждане на органите, което е трудно да се предотврати.
Остра ревматична треска
Острата ревматична треска обикновено се появява няколко седмици след стрептококовата инфекция. Болестта може да се прояви много различно и не е лесно да се разпознае, защото не всички симптоми изглеждат еднакво ясни. Много страдащи идват на лекар с температура, слабост и умора. Малките деца понякога също се оплакват от болки в корема.Болките в големите стави, като коляното, тазобедрената става или рамото, са типични оплаквания, които възникват при ревматизъм. Ставите често не само болят, но също така са червени и подути.
Ускореният пулс, често с болка в гърдите при леко натоварване, може да е индикация за възпаление на сърцето. Обрив с обрив с форма на ствол, без сърбеж и малки възли под кожата са допълнителни признаци на ревматична треска. Тези кожни състояния не винаги се появяват, но могат да възникнат и когато сърцето е засегнато.
И накрая, ако имате ревматична треска, имунната система може да атакува и нервната система. Това понякога води до промени в личността, мускулна слабост, проблеми с баланса и нарушения на фината моторика. Ако мозъкът е засегнат, може да възникне специално нарушение на движението, така наречената хорея на Sydenham. Този неврологичен синдром засяга децата много по -често от възрастните пациенти.
Характерни за хореята на Sydenham са неконтролираните, безцелни движения. Децата се държат непохватно, например разливат супа или чупят чинии. За разлика от възпалението на сърцето, неврологичните симптоми обикновено се лекуват без последствия. Например, хореята на Sydenham обикновено трае само няколко месеца.
Дългосрочни последици от ревматична треска
По правило възрастните над 30 години са по-склонни да страдат от дългосрочните ефекти на ревматична треска. Тези хронични оплаквания могат да се очакват, ако пациентите развият тежка ревматична треска в детството си. Дори в напреднала възраст те могат многократно да страдат от атаки с нарастващи физически ограничения. От друга страна, малко вероятно е ревматична треска да засегне възрастните за първи път, без първо да се появи в детството.
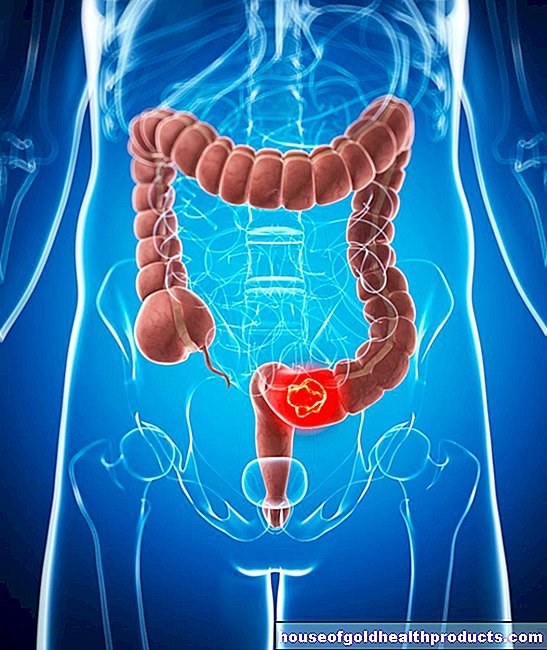
Увреждането на сърцето като част от ревматична треска е относително често и често продължава цял живот. До 60 процента от всички засегнати показват дългосрочно увреждане на сърцето. Това засяга особено пациенти, диагностицирани твърде късно или нелекувани. Имунната система атакува главно сърдечните клапи. Те работят като клапан и гарантират, че сърцето непрекъснато изпомпва кръвта в една посока. Ако сърдечните клапи се счупят, това води до хронично претоварване и в крайна сметка до сърдечна недостатъчност.
Ревматична треска: причини и рискови фактори
Причината за автоимунната реакция са бета-хемолитичните стрептококи от група А. Това усложнено име крие относително често срещан патоген, който особено обича да се заселва във фаринкса и да води до възпаление там. Резултатът е пурпурна лигавица на гърлото с малки жълти отлагания (стрептококова ангина). Детската болест скарлатина също се причинява от стрептококи и различни кожни инфекции.
Не е напълно разбрано защо някои хора развиват ревматична треска след стрептококова инфекция, а други не. Предполага се, че известна податливост към такава фалшива реакция на имунната система се наследява.
Възрастта също е важен рисков фактор. Ревматичната треска при децата е много по -честа, отколкото при възрастните хора. Този риск е особено висок на възраст между пет и петнадесет години, тъй като инфекциите на гърлото със стрептококи се увеличават през този период.
Други рискови фактори са лошата хигиена и лошите условия на живот, заедно с неадекватна медицинска помощ. До 50 -те години на миналия век ревматичната треска е най -честото възпалително ревматично заболяване при ученици и юноши в Германия. Благодарение на последователната и навременна антибиотична терапия, броят на случаите рязко е намалял.
Ревматична треска: прегледи и диагностика
Лекарят винаги трябва да мисли за ревматична треска, ако дете или юноша идва с висока температура и болки в ставите и също е имало възпалено гърло през последните няколко седмици. Не винаги е лесно да се разпознае ревматична треска, тъй като симптомите могат да се проявят много различно при много пациенти.
Така наречените критерии на Джоунс, които са разработени през 1944 г., служат на лекаря като диагностична помощ. Те описват симптоми, които заедно показват ревматична треска. Основните критерии включват:
- Болка в ставите (артрит)
- Кардит (възпаление на сърдечния мускул)
- Обрив (особено по багажника)
- Малки възли под кожата (особено на лактите, китките, коленете и ахилесовите сухожилия)
- Хорея на Sydenham (разстройство на движението)
Съществуват и някои вторични критерии, като повишени нива на възпаление в кръвта, повишена температура, промени в ЕКГ или данни за стрептококи през последните няколко седмици.
За да открие патогена, лекарят може да извърши специален бърз тест в случай на остра ангина. За да направи това, той взема тампон от гърлото, който показва в рамките на няколко минути дали бета-хемолитичните стрептококи от група А са отговорни за възпалението.
Ако симптомите на ревматична треска вече са налице, но острата инфекция на гърлото вече е излекувана, има други начини за откриване на патогена. Така нареченият титър на антистрептолизин (титър на ASL) и титър на анти-ДНКаза В (титър на ADB) могат да се използват за търсене на признаци на имунна реакция срещу провокиращите бактерии.
След определен каталог от решения, критериите на Джоунс могат да се използват за диагностициране на ревматична треска. Като цяло: колкото повече фактори са изпълнени, толкова по -вероятно е да има ревматична треска, при което основните критерии са по -важни. По -нататъшни клинични и образни изследвания помагат по пътя към диагнозата. За да оцени евентуално увреждане на сърцето, лекарят използва ултразвук и електрокардиография (ЕКГ).
Ревматична треска: лечение
Основният елемент на лечението на ревматична треска е антибиотичната терапия. От една страна, това значително намалява риска от развитие на ревматична треска след инфекция с бета-хемолитични стрептококи. От друга страна, ако първите признаци на това вече са налице, по-нататъшното прогресиране на ревматичната треска и рискът от дългосрочно увреждане могат да бъдат намалени с до 80 процента. Най -важният антибиотик в борбата с ревматичната треска е пеницилинът. В зависимост от случая се използват и други антибиотици като цефалоспорини или макролиди.
Ако е засегнато сърцето, веднага след потвърждаване на диагнозата се използват противовъзпалителни средства като ибупрофен или напроксен. Стероиди се дават и при сериозно увреждане на сърцето. Дали те носят подобрение в дългосрочен план или се борят само остро със симптомите е спорно. Също така е важно пациентът да избягва всяко физическо натоварване.
Ако сърдечните клапи се запушат в дългосрочен план, може да се наложи операция или за повторно отваряне на клапана, или за пълната му подмяна. Такава интервенция обаче може да се извърши най -рано една година след острата възпалителна фаза.
В зависимост от степента на увреждане на сърцето, пациентите трябва да приемат и дългосрочен защитен антибиотик, в случай на тежко сърдечно увреждане дори за цял живот. Това може да се дава под формата на таблетки или чрез спринцовка на всеки няколко седмици. Дългосрочната терапия предотвратява повторното разпалване на болестта и по този начин предпазва от по-тежки дългосрочни увреждания.
Ревматична треска: протичане и прогноза на заболяването
Ходът на заболяването и прогнозата за ревматична треска зависят по -специално от това колко бързо се разпознава и адекватно лекува. Ако антибиотичното лечение вече е проведено по време на възпалено гърло, ревматичната треска обикновено може да бъде избегната. Дори ако ревматичната треска все още е в начален стадий, прогнозата е добра. След това обикновено се лекува без допълнителни проблеми. Ставните проблеми също отшумяват за по -дълъг период от време.
Ако обаче сърдечното увреждане вече е настъпило, то обикновено вече не може да бъде поправено. В допълнение, рискът от ново възпаление на ревматична треска се увеличава, което може да влоши увреждането. Поради това е препоръчително да отидете навреме на лекар с болното дете и да направите бърз стрептококов тест в случай на тежко възпалено гърло или треска с болки в ставите.
Тагове: паразити Новини зъби
















.jpg)