Рак на простатата: лечение
и Таня Унтербергер, медицински редактор Актуализирано наАстрид Лайтнер учи ветеринарна медицина във Виена. След десет години във ветеринарната практика и раждането на дъщеря си, тя премина - по -скоро случайно - към медицинска журналистика. Бързо стана ясно, че интересът й към медицинските теми и любовта към писането са перфектната комбинация за нея. Астрид Лайтнер живее с дъщеря, куче и котка във Виена и Горна Австрия.
Повече за експертите наТаня Унтербергер учи журналистика и комуникационни науки във Виена. През 2015 г. тя започва работа като медицински редактор в в Австрия. В допълнение към писането на специализирани текстове, статии от списания и новини, журналистът има и опит в подкастинга и видео продукцията.
Повече за експертите на Цялото съдържание на се проверява от медицински журналисти.
Начинът, по който се лекува ракът на простатата, зависи от това доколко болестта е напреднала. Тумор в ранен стадий, който все още не е нараснал в околната тъкан, обикновено може да бъде напълно излекуван. За напреднал рак на простатата съвременните лекарства или радиация могат да помогнат за предотвратяване на прогресирането на болестта. Ако ракът вече е метастазирал, излекуването вече не е възможно. Прочетете тук какви възможности за лечение са на разположение - от контролирано чакане до операция и лъчева терапия до хормонална терапия!
ICD кодове за това заболяване: ICD кодовете са международно признати кодове за медицински диагнози. Те могат да бъдат намерени например в писма на лекар или в удостоверения за неработоспособност. C61
Как се лекува рак на простатата? Индивидуален избор на терапия
Предлагат се различни форми на терапия за лечение на рак на простатата. Начинът, по който туморът се лекува във всеки отделен случай, по същество зависи от възрастта на пациента и доколко ракът е напреднал и колко агресивно расте. Личното отношение на пациента към лечението също играе роля в решението за терапията. В идеалния случай пациентът взема решение за лечение на рак на простатата заедно с лекуващия лекар, като се вземат предвид всички фактори.
Следните фактори влияят върху решението за лечение:
Възраст: Повечето злокачествени тумори на простатата растат много бавно, понякога изобщо не. Колкото по -възрастен е пациентът, толкова по -малко вероятно е състоянието да доведе до смърт: за повечето възрастни мъже с рак на простатата, това не е причина за смъртта. За лечебно (ориентирано към лечение) лечение като хирургия, лъчева терапия или активно наблюдение, статистическата продължителност на живота на мъжа трябва да бъде най-малко десет години. Това обикновено се отнася за мъже, които са на около 70 години и са в добро здраве според възрастта си.
Общо състояние: Други съществуващи заболявания като сърдечно -съдови заболявания могат значително да намалят продължителността на живота. В допълнение, заболявания като сърдечна недостатъчност правят невъзможни определени форми на лечение на рак на простатата, като например операция.
Стойност на PSA: Много висока или бързо нарастваща стойност на PSA е аргумент в полза на бързото започване на терапията, тъй като предполага високо ниво на туморна активност
Степента и агресивността на тумора: Решаващият фактор при планирането на терапията е доколко ракът на простатата е напреднал и колко агресивно расте.
Лекуващият лекар ще ви обясни подробно коя форма на лечение на рак на простатата според него е най -подходящата за вашия случай. Този разговор трябва да се проведе спокойно и без времеви натиск. Можете също да вземете партньора си, член на семейството или приятел със себе си за разговор: Много пациенти се намират в извънредно положение, след като са диагностицирани с рак и едва могат да поемат количеството нова информация в тази ситуация. Опитът показва, че „четири уши“ улавят повече от такъв разговор. Можете също да си водите бележки по време на разговора. Не се страхувайте да попитате, ако не разбирате нещо. Не позволявайте да се втурвате в терапия.
Диагнозата рак на простатата не е спешна! Отделете достатъчно време, за да се информирате и заедно с лекаря да вземете подходящо за вас решение за терапия!
По -долу е даден преглед на различните възможности за лечение на рак на простатата: Ще научите как работят различните процедури, кога се използват и какви са техните предимства и недостатъци.
Какви са възможностите за лечение на рак на простатата?
Начините за лечение на рак на простатата са се развили значително през последните няколко десетилетия. Сега има няколко лечения, които напълно лекуват тумора или ограничават растежа на тумора. Ако ракът вече е напреднал и е метастазирал, лечението има за цел да удължи живота и да облекчи симптомите.
Не всички терапии са подходящи за всеки пациент, но има една или повече алтернативни възможности за лечение за всеки пациент.
Понастоящем са налични следните възможности за лечение:
- Контролирано чакане („бдително чакане“)
- Активно наблюдение
- Операция: Отстраняване на простатата ("радикална простатектомия = тотална простатектомия")
- Лъчева терапия (радиация от рак на простатата отвън или отвътре)
- Хормонална терапия
- химиотерапия
- Други терапии, като студена терапия и HIFU терапия („фокусиран ултразвук с висока интензивност“)
Колко добри са шансовете за лечение на рак на простатата?
Ракът на простатата расте много бавно в сравнение с други видове рак. Ако туморът е ограничен до простатата, той обикновено може да бъде напълно излекуван.
Шансовете за излекуване при напреднал рак на простатата не са толкова добри, колкото в ранните етапи. Но благодарение на съвременните възможности за лечение, средното време за оцеляване се е увеличило значително. В някои случаи туморът може дори да бъде излекуван с операция или радиация.
Ако ракът вече е метастазирал, болестта вече не може да бъде излекувана. При лечение с хормонално отнемане (със или без химиотерапия или лъчева терапия) обаче прогресията на заболяването може да се забави, така че много мъже живеят с туморното си заболяване дълго време. Метастазите могат да бъдат лекувани целенасочено.
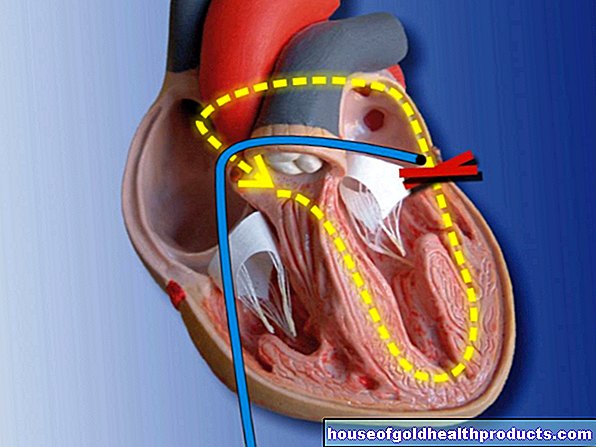
Лечение на рак на простатата: операция
Ако туморът все още е напълно ограничен до простатата и не се е разпространил извън простатната капсула, операцията обикновено може напълно да го излекува. За да направите това, простатата и капсулата около нея, частта от уретрата, която преминава през простатата, семенните мехурчета, семепровода и част от шийката на пикочния мехур трябва да бъдат отстранени. Лекарите наричат тази процедура радикална простатектомия или тотална простатектомия.
Достъпът до простатата е възможен по три различни начина:
- Разрез в долната част на корема между срамната кост и пъпа (ретропубична радикална простатектомия)
- Лапароскопия (минимално инвазивна лапароскопска простатектомия, "техника на ключалката")
- Перинеален разрез (перинеална радикална простатектомия)
Ако се подозира, че съседните лимфни възли също са заразени с ракови клетки, те също се отстраняват (лимфаденектомия) и след това се изследват под микроскоп (хистопатологично). Ако в него се открият ракови клетки, е необходимо допълнително лечение.
Радикалната простатектомия не трябва да се бърка с TURP (трансуретрална резекция на простатата). Простатата се „обелва“ от капсулата си през уретрата, докато простатната капсула остава в тялото. TURP се използва само за лечение на доброкачествено увеличение на простатата (доброкачествена простатна хиперплазия, ДПХ).
Хирургически рискове
Благодарение на новите хирургични техники, страничните ефекти и усложненията от операцията при рак на простатата са много по -редки днес, отколкото в миналото. Все пак е важно да знаете за рисковете от процедурата. При определени обстоятелства след операцията може да изпитате капеща урина (уринарна инконтиненция) и импотентност („еректилна дисфункция“).
Капеща урина (инконтиненция)
След операция на рак на простатата сфинктерът, който отваря и затваря пикочния мехур, е отслабен. Засегнатите хора вече не могат да задържат урината. По този начин по -малко или по -голямо количество урина изтича неконтролирано. Лекарите наричат изтичането на урина като инконтиненция.
Невъзможността да се задържи урината сериозно ограничава качеството на живот: Много от засегнатите се срамуват и се оттеглят от социалния живот. Има обаче начини да се тренира отслабеният сфинктер: Чрез целево обучение на тазовото дъно около 95 % от мъжете могат да задържат урината си отново след операция на рак на простатата. Ако това не успее, лекарят укрепва мускула на сфинктера („изкуствен сфинктер“) при друга операция. Освен това стелките помагат за улавяне на урината, която изтича.
Импотентност (еректилна дисфункция)
Операцията за рак на простатата може да нарани два нервни въжета, които са необходими за нормална ерекция на пениса. Нервните връзки преминават директно по простатата от двете страни. Можете да бъдете пощадени по време на операция за рак на простатата, ако туморът е все още малък и все още не се е разпространил в околните тъкани. Преди операцията хирургът може грубо да прецени дали такава „нервно -съхраняваща операция“ ще бъде възможна - но не може да го обещае. Пълната степен на разпространение на тумора може да се види само по време на операцията. За оптимални шансове за възстановяване, цялата туморна тъкан трябва да бъде отстранена - ако е необходимо, с увреждане на гореспоменатите нерви. Ако в резултат на това пациентът действително страда от еректилна дисфункция, различни лекарства и помощни средства могат да помогнат за постигане на нормална еректилна функция.
Лечение на рак на простатата: Хормонална терапия
При повечето пациенти ракът на простатата расте по хормонозависим начин: Това означава, че мъжкият полов хормон тестостерон насърчава растежа на тумора. Хормоналната терапия за рак на простатата има за цел да спре този растеж. Той понижава нивата на тестостерон и забавя растежа на раковите клетки за известно време.
Хормоналната терапия се използва, когато ракът на простатата вече е метастазирал в лимфните възли, костите или други органи. Лечението не е възможно само с хормонална терапия, но има смисъл в комбинация с други терапии, като лъчева терапия за напреднал рак на простатата. Целта на лечението е да забави прогресията на заболяването и да облекчи симптомите.
Хормоналната терапия няма постоянен ефект, раковите клетки растат след около 1,5 до две години дори без влиянието на тестостерон. След това лекарите говорят за „устойчив на кастрация рак на простатата“.
Има различни форми на хормонална терапия. Общата им цел е да забавят растежа на тумора. Това се постига по различни начини: някои хормонални лечения блокират производството на тестостерон в тестисите, други предотвратяват действието на хормона върху туморните клетки.
Оперативно отнемане на хормони (хирургична кастрация)
Повечето тестостерон се произвежда в тестисите, а малко количество в надбъбречните жлези. Ако тестисите се отстранят хирургично, нивото на тестостерона спада постоянно. Тази форма на хормонална терапия не може да бъде отменена и следователно е психологическа тежест за много пациенти. Поради тази причина - и тъй като сега има ефективни лекарства за понижаване на нивата на тестостерон - кастрацията се извършва рядко.
Химична абстиненция (хормонална терапия, химическа кастрация)
При тази форма на лечение се използват лекарства за понижаване на нивата на тестостерон. Използва се, когато туморът вече е напреднал и е метастазирал или операцията не е възможна. Обикновено се комбинира с лъчева или химиотерапия.
Следните хормони могат да се използват за лечение на рак на простатата:
Аналози на GnRH: GnRH е хормон, който стимулира хипофизата да освобождава хормоните LH (лутеинизиращ хормон) и FSH (фоликулостимулиращ хормон). LH причинява производството на тестостерон при мъжете, FSH позволява на сперматозоидите да узреят в тестисите.
Аналозите на GnRH действат като естествен GnRH. Ако пациентът получи GnRH, хипофизната жлеза освобождава LH и FSH и нивото на тестостерон първоначално се увеличава. При продължителна употреба обаче хипофизата става нечувствителна към GnRH, освобождава по-малко LH, което означава, че тестисите произвеждат все по-малко тестостерон. След няколко седмици нивото на тестостерон спада значително. Аналозите на GnRH се прилагат месечно или на всеки три (или шест) месеца като депо инжекция.
Антагонисти на GnRH: Антагонистите на GnRH са противници на естествения GnRH. Те не потискат образуването, а ефектите на тестостерона. Антагонистите на GnRH блокират докинг сайтовете (рецепторите) за GnRH в хипофизната жлеза и по този начин предотвратяват освобождаването на LH, нивото на тестостерона спада за кратко време. Понастоящем обаче те се предлагат само като 1-месечна доза, така че пациентите се нуждаят от депо инжекция всеки месец.
"Андрогени" е медицинският термин за мъжки полови хормони, чийто основен представител е тестостеронът. Антиандрогените премахват ефекта на тези полови хормони. Те блокират докинг точките за тестостерон в туморните клетки на простатата и по този начин предотвратяват неговия стимулиращ растежа ефект. Антиандрогените се прилагат под формата на таблетки и се разделят на стероидни и нестероидни антиандрогени според тяхната химична структура.
В хода на хормоналното лечение туморните клетки развиват различни механизми за заобикаляне на дефицита на тестостерон. Тогава много малко количество тестостерон е достатъчно, за да може туморът да продължи да расте. Лекарите говорят за "устойчив на кастрация рак на простатата".
Активната съставка абиратерон не само инхибира производството на тестостерон в тестисите, но и в надбъбречните жлези (където се произвеждат малки количества тестостерон) и в самата туморна тъкан. Това потиска цялото производство на тестостерон. Тази форма на лечение се използва само за метастатичен, устойчив на кастрация рак на простатата. Абиратерон се приема ежедневно като таблетка.
По принцип е възможно също така да се потисне ефекта на тестостерона с женски полови хормони (естрогени). Поради възможните странични ефекти (като тромбоза), тази терапия се използва рядко.
Хормонална терапия: странични ефекти
В допълнение към желания ефект от спирането на хормоните, хормоналната терапия е свързана и със странични ефекти. Симптомите са приблизително сравними с тези, които се появяват при жените по време на менопаузата.
Възможните странични ефекти са:
- Горещи вълни
- Гръдна болка или уголемяване (гинекомастия)
- Качване на тегло
- Мускулен срив
- Загуба на кост (остеопороза)
- Анемия
- Намалено сексуално желание (загуба на либидо)
- Намаляване или загуба на еректилна функция (еректилна дисфункция)
- Безплодие (безплодие)
Говорете с Вашия лекар за възможните странични ефекти! Някои от тези нежелани реакции, като горещи вълни и уголемяване на гърдите, могат да бъдат лекувани добре!
Лечение на рак на простатата: лъчева терапия
При лъчева терапия (лъчетерапия) туморът се „бомбардира“ с йонизиращи лъчи (рентгенови лъчи). Целта на лечението е да увреди раковите клетки, така че те да загубят способността си да се делят и умират.
Радиацията понякога се използва при лечение на рак на простатата, когато операцията не е възможна (лошо общо състояние) или е отказана от засегнатото лице. Въпреки това, тя може да се извърши и в допълнение към операция за премахване на туморни клетки, които не могат да бъдат отстранени чрез процедурата.
Облъчване отвън или отвътре
Облъчването на простатата е възможно отвън и отвътре.
Ако туморът се облъчва отвън през кожата, лекарите говорят за перкутанна или външна лъчева терапия. Рентгеновите лъчи са насочени точно към тумора с т. Нар. Линеен ускорител с цел максимална защита на здравата тъкан. Облъчването се провежда няколко пъти седмично в продължение на седем до девет седмици, като единичната сесия на облъчване продължава само от няколко секунди до минути.
В случай на радиация отвътре (брахитерапия), принципът е друг: Тук лекарят внася източника на радиация (радиоактивни вещества) директно в тумора. Брахитерапията е опция, ако туморът все още е локално ограничен и не е метастазирал. Има две възможности за тази форма на лечение:
При "Брахитерапия с ниска доза-скорост" (LDR) малки, радиоактивни метални частици-така наречените "семена"-се въвеждат в простатата с помощта на малки кухи игли. Те излъчват радиацията си на много кратко разстояние, но излъчват само за няколко седмици. Поради това те могат да останат в простатата за постоянно и не е необходимо да бъдат отстранявани. „Семената“ се имплантират под обща или локална анестезия.
При "брахитерапия с висока доза" (HDR) металните частици също се въвеждат в простатата. Това се прави с помощта на кухи игли, които остават в простатната тъкан само по време на лечението. За разлика от "семената", металните тела в HDR излъчват по -висока доза радиация на много кратко разстояние и се отстраняват отново след няколко минути облъчване чрез кухите игли.
Лечението обикновено се провежда два пъти с интервал от няколко дни и също така се извършва под местна или обща анестезия.Пациентите обикновено остават в болницата за времето между двете лечения. В допълнение към HDR, те обикновено получават външна лъчева терапия в продължение на няколко седмици.
"Брахитерапията с висока доза" (HDR) се нарича още брахитерапия с процедура след зареждане.
Облъчване: странични ефекти
С помощта на лъчева терапия е възможно целенасочено да се убиват раковите клетки. Не може обаче да се изключи, че здрави съседни тъкани също могат да бъдат засегнати.
Острите странични ефекти се появяват веднага след лъчева терапия. Те включват дразнене и зачервяване на кожата, но и възпаление на лигавицата на пикочния мехур и уретрата. Това се забелязва например от усещане за парене при уриниране. Възможно е също дразнене и възпаление на лигавицата в ректума. Тогава може да се появи болка по време на изхождане, лесно кървене и диария.
Острите странични ефекти обикновено отшумяват след края на лъчетерапията. Лекарят може да предпише лекарства за облекчение.
При някои пациенти лъчевата терапия при рак на простатата причинява хронични странични ефекти или дългосрочни ефекти. Това може да бъде например повишена склонност към диария и постоянни промени в червата. Възможни са трайни промени в пикочния мехур и уретрата, както и уринарна инконтиненция. Някои пациенти също развиват еректилна дисфункция в резултат на радиация. Не на последно място, всяка лъчева терапия може да доведе до развитие на втори тумор години или десетилетия по -късно в облъчената зона. При бивши пациенти с рак на простатата това може да бъде рак на ректума, например.
Вероятността и степента на страничните ефекти зависят от вида и интензивността на лъчевата терапия.
Контролирано чакане („бдително чакане“)
Понякога ракът на простатата расте много бавно или изобщо не расте и не причинява никакви симптоми за дълго време. Следователно при по -възрастните мъже е възможно туморното заболяване да не причинява здравословни проблеми. Вероятността ракът да бъде опасен за тях е малък. За разлика от "активното наблюдение", няма контролни прегледи, когато се чака по контролиран начин. Лекарят започва лечение само при поява на симптоми. Това може да бъде болка, причинена от метастази в костите, например.
„Внимателното чакане“ е полезно например за много възрастни пациенти или за тези, чиято продължителност на живота е по -малка от десет години. Дори при пациенти, които имат и други заболявания, като високо кръвно налягане или сърдечно заболяване, често се избира „внимателно чакане“ за малък, по -малко агресивен карцином на простатата. Това им спестява тежестта и възможните странични ефекти от лечението, ориентирано към лечение на рак на простатата.
Активно наблюдение
Принципът на активното наблюдение е подобен на този на контролираното чакане: Първоначално няма лечение, но лекарят проверява как се държи туморът на кратки интервали. Ако расте много бавно, може изобщо да не се нуждае от лечение. Активното наблюдение спасява много мъже от лечение, което е изпълнено със странични ефекти. Това обаче е възможно само ако пациентът отговаря на определени изисквания. Това включва например, че ракът на простатата е много малък и е ограничен до простатата и не расте агресивно.
През първите две години след диагнозата лекарят проверява на всеки три месеца (на всеки шест месеца, ако стойността на PSA остава същата), за да види дали туморът се е променил. За да направи това, той сканира простатата (дигитален ректален преглед) и определя стойността на PSA (кръвна проба). В допълнение, простатата се изследва с помощта на ядрено -магнитен резонанс (ЯМР). Това означава, че дори най -малките промени в простатата могат да бъдат видими. Ако ЯМР покаже ненормална находка, лекарят взема тъканна проба (биопсия) и я изследва под микроскоп.
Това внимателно наблюдение дава възможност на лекаря да открие навреме кога ракът на простатата напредва и да започне подходящо лечение.
Обсъдете с Вашия лекар дали активното наблюдение е опция за Вас.
Лечение на рак на простатата: Химиотерапия
Подобно на хормоналната терапия, химиотерапията действа и в цялото тяло; лекарите говорят за „системна терапия“. Лекарят дава определени лекарства (т.нар. Цитостатици) през вената, които предотвратяват растежа и деленето на туморни клетки. Химиотерапията достига не само до туморни клетки, но и до други бързо растящи клетки като космените фоликули, което води до загуба на коса при много пациенти.
Химиотерапията за рак на простатата може да се обмисли, ако туморът вече е метастазирал. Често се комбинира с хормонална терапия.
Химиотерапия: странични ефекти
Цитостатиците действат не само върху туморни клетки, но и върху здрави клетки, които обикновено се делят бързо. Това включва и космените фоликули, поради което пациентите на химиотерапия често губят косата си. Другите странични ефекти на цитостатиците могат да включват кожни проблеми, промени в ноктите, гадене и повръщане и промени в кръвната картина (липса на бели и червени кръвни клетки).
Други методи на лечение
Ако ракът на простатата все още не се е разпространил извън простатната капсула на съединителната тъкан, винаги има възможност за студена терапия (криотерапия). Туморната тъкан е замразена в процеса. Според настоящото експертно мнение студената терапия не е подходяща за лечение на локализиран рак на простатата. Понастоящем се извършва само в контекста на изследванията.
Друг вариант за лечение на рак на простатата за локално ограничен тумор е специална ултразвукова терапия, така наречената HIFU (високоинтензивен фокусиран ултразвук). Тъканта се загрява силно с ултразвукови вълни и се разрушава по този начин. Ултразвукът е насочен или към цялата простата (терапия с цели жлези), или само към ограничен тумор (фокална терапия). HIFU все още се счита за експериментална процедура, за която едва ли има дългосрочен опит. Засега тази форма на терапия се използва само в контекста на проучванията.
Някои други методи за лечение на рак на простатата досега се препоръчват само в рамките на проучвания, например необратима електропорация (IRE) и съдова фотодинамична терапия (VTP).
Лечение на метастази
В напреднал стадий злокачествен тумор на простатата често вече е образувал селища в други части на тялото (метастази). Най -често това са костни метастази. При някои пациенти те не предизвикват никакви симптоми. Често обаче те причиняват болка и правят засегнатите кости по -крехки. Ако има метастази в костите, те се облъчват. Това може да спре влошаването на костта, да предотврати счупването на костите и да облекчи болката.
Освен това е възможно лекарят да предпише лекарства. Това могат да бъдат обезболяващи или бисфосфонати - активни съставки срещу загуба на костна маса.
В някои случаи това, което е известно като радионуклидна терапия, може да се използва и за костни метастази. Това е вид облъчване отвътре: пациентът получава излъчващи химикали чрез инфузия, които тялото вгражда специално в костните метастази. Радиацията, излъчвана на кратко разстояние, унищожава раковите клетки.
Ако е възможно, се правят опити за хирургично отстраняване на костни метастази. Тогава пациентите обикновено също получават лъчева терапия.
В допълнение към костните метастази, напредналият рак на простатата може също да образува метастази в черния дроб, белите дробове или мозъка. Ако е възможно, лечението на рак на простатата включва и мерки, насочени към дъщерните тумори (лъчева терапия, химиотерапия, евентуално операция и т.н.).
Допълнителна грижа
Когато лечението на рак на простатата приключи, започва последваща грижа. Той има за цел да подобри качеството на живот на пациентите и своевременно да открие рецидиви. Това е важно, тъй като около трима от десет мъже ще развият нови тумори през следващите няколко години. Това може да бъде или на първоначалното място („локален рецидив“), или в друга област на тялото (метастази).
Последващите грижи обикновено започват дванадесет седмици след края на терапията. Обикновено е достатъчно да се определи нивото на PSA в кръвта. Ако това остава стабилно, не са необходими допълнителни изследвания. Важно е редовно да посещавате тези прегледи. Те се провеждат на всеки три месеца през първата и втората година след края на лечението, на всеки шест месеца през третата и четвъртата година, след това веднъж годишно.
Тагове: кожа паразити анатомия



-infektion.jpg)