Кардиомиопатия
и Флориан Тифенбьок, лекарМариан Гросер учи хуманна медицина в Мюнхен. В допълнение, лекарят, който се интересуваше от много неща, се осмели да направи някои вълнуващи заобикалки: изучаване на философия и история на изкуството, работа по радиото и накрая също за Netdoctor.
Повече за експертите наФлориан Тифенбьок учи хуманна медицина в LMU Мюнхен. Той се присъедини към като студент през март 2014 г. и оттогава подкрепя редакционния екип с медицински статии. След като е получил медицински лиценз и практическа работа по вътрешни болести в Университетската болница Аугсбург, той е постоянен член на екипа на от декември 2019 г. и, наред с други неща, гарантира медицинското качество на инструментите
Още публикации от Florian Tiefenböck Цялото съдържание на се проверява от медицински журналисти.Терминът "кардиомиопатия" означава различни заболявания на сърдечните мускули. При всички форми мускулната тъкан променя структурата си и губи своята производителност. Засегнатите често имат симптоми на сърдечна недостатъчност. В най -лошия случай заболяването на сърдечния мускул може дори да причини внезапна сърдечна смърт. Разберете всичко за различните форми на кардиомиопатия, какво ги причинява и какво можете да направите за тях.
ICD кодове за това заболяване: ICD кодовете са международно признати кодове за медицински диагнози. Те могат да бъдат намерени например в писма на лекар или в удостоверения за неработоспособност. I43I42

Кардиомиопатия: описание
Лекарите използват термина "кардиомиопатия", за да обобщят различни заболявания на сърдечния мускул (миокард), при които сърдечният мускул вече не работи правилно.
Какво се случва с кардиомиопатията?
Сърцето е мощна мускулна помпа, която поддържа циркулацията, като непрекъснато всмуква и изхвърля кръв.
Бедната на кислород кръв от тялото достига до голямата куха вена през по-малки вени. Този съд пренася кръвта в дясното предсърдие. Оттам достига до дясната камера през трикуспидалната клапа. Това изпомпва кръвта през белодробната клапа в белите дробове, където се обогатява с пресен кислород. След това тече обратно към сърцето, по -точно в лявото предсърдие. Богата на кислород кръв преминава през митралната клапа в лявата камера, която след това я изпомпва в кръвообращението на тялото.
При всички кардиомиопатии тъканта на сърдечния мускул (миокард) продължава да се променя в хода на заболяването. Това ограничава работата на сърцето. Страдащите имат различни симптоми, в зависимост от вида на кардиомиопатията и колко тежка е тя.
Какви кардиомиопатии има?
Лекарите основно правят разлика между първични и вторични кардиомиопатии. Първичната кардиомиопатия възниква директно върху сърдечния мускул.В случай на вторична кардиомиопатия, от друга страна, предишни или съществуващи други заболявания на тялото също увреждат миокарда в тяхното протичане.
Първичната кардиомиопатия може да бъде вродена или придобита, т.е.може да се появи само в живота. Съществуват и смесени форми на вродени и придобити заболявания на сърдечния мускул. Това подразделение отговаря на определението на Американската сърдечна асоциация (AHA) и също така взема предвид възможните причини.
За разлика от това, експертите на Европейското дружество по кардиология (ESC) не разполагат с първично и вторично отделение. В допълнение, те не се отчитат сред кардиомиопатиите, например заболявания на йонните канали, като синдром на дълъг QT, тъй като мускулната структура не се променя.
По отношение на променената функция и структура на сърдечния мускул, те разделят кардиомиопатията на четири или пет основни типа. Това са:
- Разширена кардиомиопатия (DCM)
- Хипертрофична кардиомиопатия (HCM), разделена на обструктивна (HOCM) и необструктивна (HNCM) форма
- Ограничителна кардиомиопатия (RCM)
- Аритмогенна кардиомиопатия на дясната камера (ARVC)
Съществуват и така наречените некласифицирани кардиомиопатии (NKCM). Това включва например кардиомиопатия на Tako Tsubo.
Разширена кардиомиопатия
Сред кардиомиопатиите без незабавно установена причина най -често се среща разширената форма. Сърцето губи сила поради пренапрежение на сърдечния мускул. Прочетете всичко за това в текста разширена кардиомиопатия!
Хипертрофична кардиомиопатия
При този вид кардиомиопатия сърдечният мускул е твърде дебел и неговата гъвкавост е ограничена. Разберете всичко за тази форма на заболяване на сърдечния мускул в текста хипертрофична кардиомиопатия!
Ограничителна кардиомиопатия
Ограничителната кардиомиопатия е много рядка и нейната причина не е известна със сигурност. Това втвърдява вентрикуларните стени, особено на лявата камера, защото в мускула е вградена повече съединителна тъкан. В резултат на това мускулните стени са по -малко гъвкави, което затруднява преди всичко диастолата. Диастолата е фазата на релаксация, при която сърдечните камери се пълнят с кръв.
Тъй като вентрикулът вече не може да се разширява правилно, по -малко кръв влиза в камерата от атриума. В резултат на това се натрупва в лявото предсърдие. Това обикновено води до уголемяване на предсърдията при рестриктивна кардиомиопатия. Сърдечните камери, от друга страна, обикновено са с нормален размер. Можете да продължите да изпомпвате кръвта нормално по време на фазата на изтласкване (систола) в по -голямата си част.
Аритмогенна кардиомиопатия на дясната камера (ARVC)
При ARVC мускулите на дясната камера са променени. Клетките на сърдечния мускул там частично умират и се заместват от съединителна и мастна тъкан. В резултат на това сърдечният мускул изтънява и дясната камера се разширява. Това се отразява и на електропроводимата система на сърцето. Могат да възникнат сърдечни аритмии, които се появяват главно по време на физическо натоварване.
Аритмогенната дяснокамерна кардиомиопатия често се забелязва при млади спортисти мъже. В тази група ARVC причинява около десет до двадесет процента от внезапна сърдечна смърт. Окончателната причина за тази форма на кардиомиопатия е неизвестна.
Други кардиомиопатии
В допълнение към четирите основни форми, има и други заболявания на сърдечния мускул. Тези "некласифицирани" кардиомиопатии включват например некомпактна кардиомиопатия, вродена форма, при която е засегната само лявата камера, и стресова кардиомиопатия, известна още като синдром на разбито сърце или кардиомиопатия на Tako-Tsubo.
Съществува и терминът „хипертонична кардиомиопатия“. Той описва заболяване на сърдечния мускул, което възниква в резултат на хронично високо кръвно налягане (хипертония). При пациенти с хипертония сърцето трябва да изпомпва по -силно, например за транспортиране на кръвта в стеснени артерии. В резултат на това лявата камера се удебелява все повече и в крайна сметка губи своята ефективност.
Строго погледнато, дисфункцията на сърцето, причинена от високо кръвно налягане, не принадлежи към кардиомиопатиите. Тъй като според общоприетото определение на Американската сърдечна асоциация (AHA), увреждането на сърдечния мускул, което е пряк резултат от други сърдечно -съдови заболявания, трябва да се разграничава от действителните кардиомиопатии.
В своята дефиниция експертите на AHA също отхвърлят термина исхемична кардиомиопатия. Лекарите използваха това, за да опишат по -специално заболявания на сърдечния мускул, възникнали, защото сърдечният мускул не е снабден с достатъчно кислород. Такъв е случаят например с коронарна болест на сърцето. Вашият максимален вариант е инфаркт. Освен това болестите на сърдечния мускул, причинени от дефекти на сърдечната клапа, не принадлежат към кардиомиопатиите.
Синдром на разбито сърце (кардиомиопатия на Tsubo)
Тази форма на кардиомиопатия се задейства от силен емоционален или физически стрес и обикновено се лекува без последствия. Прочетете най -важните неща за синдрома на разбитото сърце тук.
На кого влияе кардиомиопатията?
По принцип кардиомиопатията може да засегне всеки. Не е възможно да се направи общо твърдение за типичната възраст на възникване или разпределението по пол. Тъй като тези стойности са силно зависими от съответната форма на кардиомиопатия.
Например, много първични кардиомиопатии са вродени и могат да се почувстват в ранна възраст. Други, предимно вторични форми на сърдечно -мускулни заболявания, от друга страна, се появяват по -късно. По същия начин някои видове кардиомиопатия засягат повече мъжете, докато има и варианти, които се срещат предимно при жените.
Кардиомиопатия: симптоми
При всички форми на кардиомиопатия определени части от сърдечния мускул, понякога цялото сърце, вече не работят правилно. Следователно много страдащи страдат от типични симптоми на сърдечна недостатъчност (сърдечна недостатъчност) и аритмия.
Изчерпване
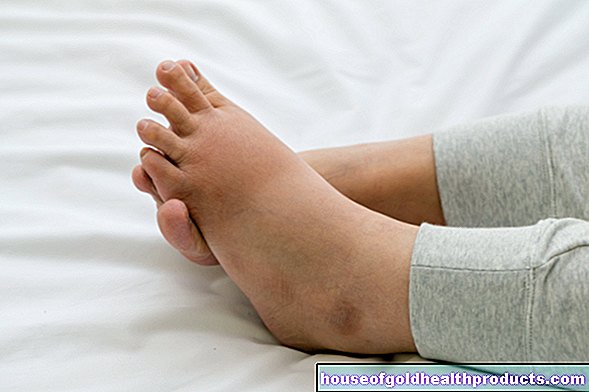
При кардиомиопатия сърцето понякога вече не е достатъчно силно, за да изпомпва достатъчно количество кръв в артериите (провал напред). Тогава пациентите често се чувстват уморени и слаби и общото им представяне намалява. Ако твърде малко богата на кислород кръв достигне до мозъка, засегнатите са много сънливи или объркани. Поради нарушения, често бавен кръвен поток, тъканта изтегля повече кислород от кръвта (повишено изчерпване на кислорода). Това се проявява чрез студено и синкаво оцветяване на кожата (периферна цианоза) - обикновено първо на ръцете и краката.
Оток
В някои случаи кръвта също се натрупва в белодробните съдове и вените (обратна недостатъчност). В резултат на това течността изтича от кръвоносните съдове в белодробната и телесната тъкан. Последиците са например оток на ръцете и краката, както и плеврални изливи (натрупване на течност около белите дробове). Ако течността се натрупа в самата белодробна тъкан, лекарите говорят за белодробен оток.
Ако кардиомиопатията причинява изразена сърдечна недостатъчност, кръвта също се натрупва във вътрешните органи като черния дроб, стомаха или бъбреците. Засегнатите хора изпитват по -малък апетит, подуват се или имат болка в областта на черния дроб (дясната горна част на корема). Понякога вените на шията също са изпъкнали. Симптомите на сърдечна недостатъчност назад се наричат още „признаци на задръстване“.
цианоза
В началото на белодробния оток засегнатите трябва да кашлят по -често, докато лежат и по този начин през нощта. Ако белодробният оток се увеличи, засегнатите се влошават и влошават въздуха (диспнея). След това кашляте с пенести секрети и забележимо се задъхвате. Ако в белодробната тъкан има твърде много течност, кръвта също вече не абсорбира достатъчно кислород. Лигавиците на устните или езика например често изглеждат синкави, когато сърцето е слабо (централна цианоза).
Сърдечни аритмии
За да се снабди тялото с достатъчно кислород въпреки симптомите на кардиомиопатия, сърцето бие съответно по -бързо. В резултат на това много пациенти имат повишена сърдечна честота (тахикардия). В допълнение, сърцето често бие неравномерно (аритмия) просто поради патологичните промени в кардиомиопатията. Засегнатите възприемат това като препъване на сърцето (сърцебиене). Те също се оплакват от пристъпи на замаяност или кратки припадъци (синкоп).
Ако усетите симптоми на кардиомиопатия, определено трябва да посетите лекар! Ранното лечение може да спре бързото влошаване на заболяването!
В зависимост от вида на кардиомиопатията, споменатите симптоми могат да варират по тежест. Колко време отнема, преди изобщо да се развият симптомите, зависи до голяма степен от вида на заболяването на сърдечния мускул. Случва се отново и отново кардиомиопатията да остане незабелязана в продължение на много години.
Аритмогенната дясно -вентрикуларна кардиомиопатия често се забелязва под формата на изразена тахикардия, която се проявява предимно по време на физическо натоварване. Синкопът също е по -често срещан при този вариант. Ограничителната кардиомиопатия е по -вероятно да се прояви при слабо сърце със задух и признаци на задръстване.
Усложнения
Кръвните съсиреци са по -склонни да се образуват по вътрешните стени на сърцето при хора с кардиомиопатия, отколкото при здрави хора. Защото сърцето изпомпва слабо и неравномерно. В резултат на това кръвта не тече правилно, върти се на определени места в сърцето и накрая се коагулира там. Развива се т. Нар. Тромб. Тя може да се разхлаби и да се транспортира по -нататък през съдовата система. След това лекарите говорят за емболия, която може да блокира артериите другаде в тялото. Страшни последици са например белодробна емболия или инсулт.
Когато сърдечният мускул се промени, той често засяга и сърдечните клапи. В хода на кардиомиопатията могат да възникнат дефекти на клапите, като регургитация на митралната клапа. Те също така намаляват сърдечния дебит.
В редки случаи сърдечните аритмии при кардиомиопатия изведнъж стават толкова тежки, че се нарушава цялото кръвообращение. Сърдечните вентрикули бият твърде бързо, така че почти не се пълнят с кръв между ударите (камерна тахикардия). Внезапна сърдечна смърт заплашва.
Кардиомиопатия: причини и рискови фактори
По отношение на причините за кардиомиопатии има смисъл да се прави разлика между първичната и вторичната форма на заболяването.
Причини за първични кардиомиопатии
Първичните кардиомиопатии често имат генетични причини. Засегнатите имат семейно предразположение към заболяване на сърдечния мускул, което може да бъде с различна тежест.
Има варианти, които е много вероятно да бъдат предадени на следващото поколение в семейството. При други, потомството е само с леко повишен риск от развитие на самата болест. Кардиомиопатии с генетична причина често присъстват от раждането. Оплакванията обаче често се появяват по -късно, например в млада възраст.
Научните изследвания през последните години разкриват все повече промени в генома. Тези генетични дефекти нарушават образуването на специални протеини при хипертрофична кардиомиопатия, например. Това нарушава структурата и стабилността на най -малката мускулна единица (саркомера) и в крайна сметка функцията на сърдечния мускул.
Точната причина за първичната генетична кардиомиопатия е до голяма степен неизвестна. След това лекарите говорят за идиопатична кардиомиопатия. Например при около половината от пациентите с рестриктивна кардиомиопатия не може да се открие причина за заболяването.
Причини за вторични кардиомиопатии
Има множество заболявания, които увреждат сърцето, както и други органи и по този начин причиняват кардиомиопатия. Някои лекарства също могат да причинят кардиомиопатия, като някои противоракови лекарства.
Причините за вторични кардиомиопатии са разнообразни и включват, наред с други:
- Автоимунни заболявания (напр. Склеродермия, системен лупус еритематозус, ревматоиден артрит)
- Болести, при които някои вещества се натрупват в сърдечния мускул (например амилоидоза, хемохроматоза)
- Възпаление (например саркоид, инфекции, причиняващи миокардит)
- Туморни заболявания или тяхното лечение (напр. Радиация, химиотерапия)
- Изразено недостиг на витамин (напр. Тежък дефицит на витамин С при скорбут или тежък дефицит на витамин В при авитаминоза)
- Болести, които засягат предимно нервната система (например атаксия на Фридрайх) и / или скелетните мускули (например мускулна дистрофия на Дюшен)
- Метаболитни нарушения (напр. Захарен диабет, тежка дисфункция на щитовидната жлеза)
- Наркотици, отравяния (токсична кардиомиопатия)
Ако лекарите разпознаят причината за кардиомиопатията, те незабавно започват терапия. Това предотвратява развитието на болестта. При идиопатични кардиомиопатии в крайна сметка само симптомите могат да бъдат облекчени.
Кардиомиопатия: преглед и диагностика
Ако се подозира кардиомиопатия, различни методи на изследване помагат да се идентифицира заболяването и, ако е необходимо, причините за него.
Медицинска история и физически преглед
Лекарят първо пита пациента за медицинската му история. За да направи това, той задава различни въпроси, като например:
- Какви са оплакванията?
- Кога се появяват?
- От колко време са наоколо?
Тъй като много кардиомиопатии са отчасти наследствени, лекарят пита за близки роднини, които също са болни (фамилна анамнеза). Той също се интересува дали е имало случаи на внезапен сърдечен арест в семейството.
По време на физическия преглед изпитващият обръща внимание на различни симптоми на кардиомиопатия. Понякога слушането на сърцето дава първите улики (аускултация). Определени стойности в кръвта (специални протеини като антитела и proBNP) също помагат при оценката на възможните сърдечни увреждания.
Апаративна диагностика
Специализираните медицински изделия играят решаваща роля при диагностицирането на кардиомиопатия. Това включва:
- Ултразвуково изследване на сърцето (ехокардиография), с помощта на което може да се определи дебелината и подвижността на сърдечния мускул, както и заболявания на сърдечната клапа. Тази техника може да се използва и от лекарите за измерване на количеството кръв, която се изпомпва от лявата камера в кръвообращението на тялото.
- Електрокардиограма (ЕКГ), която записва електрическата активност на сърцето. Той регистрира забавяне на линията или сърдечни аритмии. Такова измерване е възможно и за по-дълъг период от време (дългосрочен ЕКГ) или при стрес (стрес ЕКГ).
- Изследване на сърдечен катетър: Лекарят избутва тънка пластмасова тръба през съд в сърцето. Той може да извършва различни измервания чрез тръбата, например кое налягане преобладава в различните сърдечни секции и кръвоносните съдове близо до сърцето.
- Биопсия на сърдечния мускул: Като част от изследването на сърдечния катетър, малко парче от сърдечния мускул също може да бъде отстранено и след това изследвано под микроскоп. По този начин може да бъде възможно да се види как се е променила структурата на сърдечния мускул.
- Изображения на сърцето с помощта на рентгенови, CT или MRT записи: Рентгеновите лъчи осигуряват първо впечатление, с компютърна томография (CT) или магнитно-резонансна томография (MRT, ядрен спин) сърцето може да бъде показано по-подробно .
При някои форми на кардиомиопатия са известни гените, които могат да бъдат модифицирани, за да причинят заболяването. Специални генетични тестове могат да се използват за изследване на пациент за такива мутации.
Кардиомиопатия: лечение
В идеалния случай лекарите идентифицират причината за кардиомиопатията и я лекуват съответно (причинно -следствена терапия). Задействащите фактори обаче често не са известни или не могат да бъдат лекувани. В такива случаи лекарите се опитват да облекчат симптомите (симптоматична терапия).
Причинно -следствена терапия за кардиомиопатия
При причинно -следствената терапия например лекарите предписват лекарства. Те премахват инфекциите, инхибират автоимунните реакции и забавят нарушените метаболитни процеси. Дефицитът на витамин може да бъде компенсиран. По -нататъшното увреждане от вирусно възпаление на сърдечния мускул може да бъде предотвратено чрез последователно физическо ограничаване.
Симптоматична терапия за кардиомиопатия
Често с кардиомиопатия лекарите могат само да се опитат да облекчат симптомите и да предотвратят възможни усложнения. Важни терапевтични стратегии са:
- Лечение на последиците от сърдечна недостатъчност: Лекарите използват различни лекарства като диуретици, АСЕ инхибитори или бета -блокери за облекчаване на сърцето
- Предотвратяване на сърдечни аритмии: Лекарства като бета-блокери и специални антиаритмици могат да помогнат.
- Предотвратете образуването на кръвни съсиреци в сърцето: Това става чрез редовен прием на антикоагуланти.
- Умерен физически стрес и само след консултация с лекар.
В някои случаи лекарите също трябва да оперират. Например, те премахват части от сърдечния мускул (миектомия). В някои случаи имплантират пейсмейкър или дефибрилатор. В краен случай, ако други лечения вече не помагат, единственият оставащ вариант е сърдечна трансплантация.
Упражнение за кардиомиопатия
Дали и под каква форма са възможни упражнения с кардиомиопатия, зависи от вида и тежестта на заболяването.
Препоръките за физическа активност варират значително в зависимост от заболяването и индивидуалното здраве на пациента.Някои хора могат да практикуват спорт с ниска интензивност след консултация с лекар. Други пациенти са толкова изложени на повишен риск от внезапна сърдечна смърт, че физическото натоварване може да стане опасно.
В случай на някои кардиомиопатии, ефектите от упражненията върху хода на заболяването и прогнозата все още не са проучени. Например, в момента учените изследват как тренировките за издръжливост влияят на пациенти с дилатативна кардиомиопатия (DCM).
Преди пациентите със сърдечно -мускулни заболявания да започнат някаква физическа активност, те винаги трябва да се консултират с лекаря си, за да се избегнат ненужни рискове.
Ако заболяването позволява лека физическа активност, пациентът трябва да прави 30 минути тренировка за издръжливост с ниска интензивност около три пъти седмично. Спортовете, които са подходящи за сърдечни пациенти, са например:
- (бързо) ходене
- Ходене или скандинавско ходене
- бутам
- Колоездене (на плосък) или обучение с ергометър
- поход
- плувам
Увеличете ежедневната активност
Тези, които не могат да се занимават със спорт за издръжливост поради заболяване, се възползват от повече упражнения в ежедневието. Защото не е задължително да е потна тренировка, за да се подобри здравето на сърцето. Това дори работи отстрани.
Ето няколко съвета за по -активен начин на живот, който не натоварва сърцето:
- Ходете на къси разстояния
- Слезте от обществения транспорт с една спирка по -рано от нормалното и по този начин увеличете изминатото разстояние
- Карайте колелото си на работа
- За офис служители: от време на време работете изправени
- Качете се по стълбите вместо с асансьора (ако сърдечното ви заболяване позволява това напрежение)
- Използвайте крачкомер, който мотивира проследяването, за да се движите повече
Но същото важи и за ежедневните дейности: Трябва предварително да обсъдите с вашия кардиолог кое количество упражнения са полезни за вас и не претоварват сърцето ви.
Кардиомиопатия: протичане и прогноза на заболяването
Кардиомиопатиите са предимно тежки заболявания. Само рядко може да бъде излекуван и в много случаи здравето на засегнатите постоянно се влошава. Общо твърдение за продължителността на живота не е възможно. Прогнозата зависи до голяма степен от вида и стадия на заболяването на сърдечния мускул.
Докато пациентите с леко изразена хипертрофична кардиомиопатия имат почти нормална продължителност на живота, разширената и рестриктивна кардиомиопатия са много по -лоши. Без сърдечна трансплантация голяма част от пациентите умират през първите десет години след поставянето на диагнозата.
Аритмогенната кардиомиопатия на дясната камера също няма добра прогноза. Без лечение около 70 % от засегнатите умират през първите десет години след поставянето на диагнозата. Ако обаче аритмията може да бъде потисната, продължителността на живота едва ли е ограничена с тази форма.
Понякога засегнатите почти не забелязват болестта на сърдечния си мускул или изобщо не са за цял живот. Тогава внезапните аритмии на кардиомиопатията стават особено опасни.
Тагове: желание да има деца пушене стрес